Наскільки безпечний плацентоцентез
До шістнадцятого тижня вагітності завершується формування плаценти. Її клітини походять з хоріону, тому є ідеальним матеріалом для різних досліджень. Процедура, під час якої проводиться забір клітин плаценти, називається плацентоцентез. Великою перевагою даного дослідження вважається швидкість отримання і точність даних. Результати лабораторних досліджень готові протягом 3-4 днів.
Плацентоцентез допомагає батькам дізнатися про наявність генетичних відхилень у майбутньої дитини.
Коли проводиться
Дослідження рекомендується проводити у другому триместрі вагітності, зазвичай у 12-18 тижнів. Чим більше термін гестації, тим менше ризик викидня від інвазивних втручань. Призначити процедуру може тільки лікар. Після збору анамнезу з'ясовується необхідність у проведенні плацентоцентезу. Показаннями до процедури є:
- Вік матері і батька понад 35 років. Чим старші батьки, тим вищий ризик хромосомних аномалій.
- Ознаки вродженої патології за результатами УЗД.
- Відхилення при біохімічному скринінгу.
- Наявність у сім'ї моногенних захворювань.
- Порок розвитку в одного з батьків.
- Необхідність завчасно дізнатися стать дитини.
- Вади розвитку та спадкові захворювання у попередніх дітей.
- Викиди, мертвонародженість, первинне безпліддя або аменорея в анамнезі.
- Променеве навантаження або прийом жінкою тератогенних препаратів на початку вагітності.
- Відсутність можливості використовувати інші методи дослідження.
Перш ніж рекомендувати пацієнтці інвазивну діагностику, лікар перевіряє на достовірність всі перераховані факти, оскільки процедура не повністю безпечна і може мати несприятливі наслідки.
Протипоказання
Вагітну жінку обов'язково інформують про можливий ризик. Процедура не є обов'язковою, і остаточне рішення приймають самі батьки. Як і при більшості медичних маніпуляцій, для плацентоцентезу є протипоказання:
- кровотечі зі статевих шляхів;
- істміко-цервікальна недостатність (при відкритті шийки матки);
- виражені спайки в малому тазу;
- великі міоми;
- лихоманкові стани;
- запальний процес на шкірі живота;
- хронічні захворювання в стадії загострення;
- ВІЛ-інфекція у матері (існує ймовірність зараження плоду).
Процедура проводиться в стаціонарі під наглядом лікаря і медсестри. При виникненні ускладнень дослідження переривається.
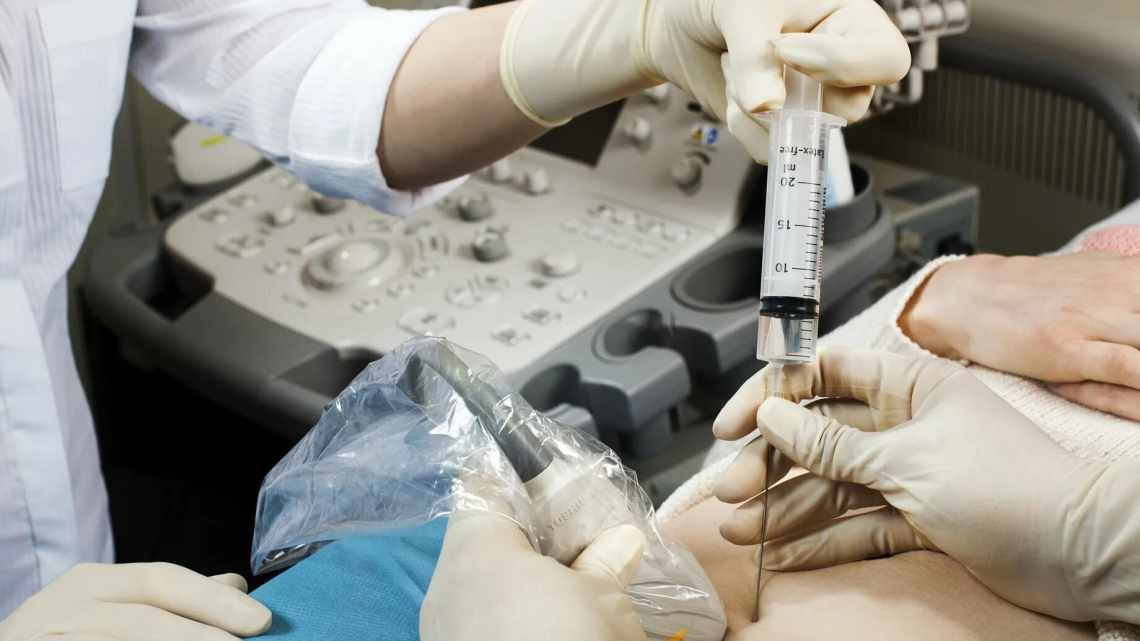
Як береться генетичний матеріал
Вся процедура займає всього кілька хвилин. Заздалегідь необхідно морально підготуватися, відвідати відповідні форуми, де жінки діляться враженнями. Багато хто стверджує, що не відчував сильного болю, але був стурбований ймовірністю ризику для майбутньої дитини.
Плацентоцентез проходить так:
- Одягнувши стерильний одяг, вагітна проходить в операційний. Медсестра стежить за станом матері і допомагає їй морально впоратися, не нервувати. Це дуже важливо, оскільки під час проколу жінці не можна ворушитися.
- Лікар за допомогою апарату УЗД знаходить оптимальне місце і довгою голкою робить прокол через черевну стінку. З порожнини матки забирається невеликий шматочок плаценти.
- Лікар перевіряє стан пацієнтки і відправляє її в палату.
- Через пару годин знову проводиться УЗД. Спеціаліст оцінює стан плоду, і якщо самопочуття матері і майбутньої дитини не викликає побоювань, їх відправляють додому.
Ускладнення
Аналіз інформативний, але може завдати шкоди. Чи небезпечний на вісімнадцятому тижні вагітності паркан генетичного матеріалу, вирішуватиме лікар. Тільки він здатний оцінити весь ступінь ризику в конкретному випадку.
Можливі ускладнення плацентоцентезу:
- викидень;
- відшарування плаценти;
- внутрішньоматкова інфекція.
Будь-які інвазивні процедури проводять тільки за згодою вагітної в письмовому вигляді. Її обов'язково сповіщають про можливі наслідки. При виявленні генетичних аномалій у батьків є можливість заздалегідь підготуватися до народження особливої дитини і вивчити всі варіанти лікування.
Відео
Читайте далі: пельвіоперитоніт
