Що робити після видалення апендициту?
Загальні Після видалення апендициту, як і після інших операцій, пацієнт повинен внести деякі зміни в свій спосіб життя. Метою таких дій є профілактика післяопераційних ускладнень. Характер змін визначає тип проведеної операції, вік хворого і загальні показники його здоров'я перед операцією. Діями, які пацієнт повинен зробити після апендициту, є:
- Вправи в перший день після операції
- Вправи на 2 - 3 день після операції
- Вправи з 4 по 7 день після операції
- Що їдять після видалення апендициту?
- Харчування після видалення апендициту на другому етапі реабілітації
- Що можна їсти після апендициту на завершальному етапі?
- Догляд за швом після апендициту
- Контроль температури після апендициту
- Носіння бандажа після апендициту
- Відмова від підняття тяжкостей після апендициту
- фізичні навантаження в перший тиждень;
- дієтичне харчування;
- особливий спосіб життя.
Фізичні навантаження в перший тиждень після апендиц Після видалення апендиксу рекомендується виконання спеціальних вправ, що запобігають можливим ускладненням після хірургічного втручання. Лікувальна фізкультура (ЛФК) допомагає попередити розвиток пневмонії, тромбофлебіту, запорів, підвищеного газоутворення. Також в цілі ЛФК входить поліпшення загального стану пацієнта і стимуляція регенеративних процесів. Особливо необхідні спеціальні фізичні навантаження літнім хворим, оскільки у них частіше відзначаються ускладнення. Приступати до виконання деяких вправ слід незабаром, після того як пройде дія наркозу.
Вправи в перший день після операції
Після завершення дії наркозу пацієнта вчать безболісно повертатися на здоровий (лівий) бік. Щоб звести до мінімуму больові відчуття необхідно вперти стопи в ліжко, зігнувши для зручності ноги. Потім слід, роблячи наголос на ступні і лікті, підняти таз і повернути його на ліву сторону. Після цього по черзі слід перевести на цей бік ноги. Потім, роблячи акцент на лікоть, потрібно відірвати від ліжка праве плече. Виконуючи всі рухи по черзі і повільно, пацієнт зведе больовий синдром до мінімуму при перевертанні набік. Заняття в перший день виконуються пацієнтом у лежачому положенні. Починати їх слід через 2 - 3 години після завершення наркозу. Комплекс складається з 5 вправ, тривалість виконання яких повинна бути від 3 до 5 хвилин. Повторювати комплекс слід щодня по 3 - 4 рази. Вправами для першого дня після операції є:
- обертання стопами та їх згинання, спочатку почергове, потім спільне;
- зведення і розведення пальців на руках - спочатку по черзі на правій і лівій руці, потім спільно на обох;
- вдихаючи, пацієнт повинен зігнути руки в ліктях і привести їх до плечей, видихаючи - опустити вздовж тіла;
- з вдихом руки треба підняти і потягнутися до колін, з видихом опустити;
- з вдихом таз слід підняти, а на видиху опустити, ноги слід зігнути в колінах і розвести до ширини прапорів.
Вправи на 2 - 3 день після операції
Гімнастика на цьому етапі проводиться з положення сидячи. У більшості випадків, якщо апендицит був видалений за допомогою лапароскопії, підніматися можна з наступного дня. Якщо була проведена полостная операція, приймати сидяче положення і вставати на ноги дозволяється через 1 - 2 дні. Щоб сісти, пацієнту необхідно повернутися набік, спертися руками об ліжко і вивести коліна за край ліжка. Потім ноги потрібно опустити на підлогу і відштовхнувшись ліктем сісти. Вправами для 2 і 3 дні після операції (робляться сидячи) є:
- на вдиху привести руки до плечей, на видиху опустити;
- на вдиху вивести руки вперед, на видиху привести через сторони до колін;
- на вдиху руки виводяться в сторони, на видиху руки кладуться на коліна, а тіло нахиляється вперед;
- обертання головою по годинниковій стрілці, нахили головою вправо-вліво;
- на вдиху пацієнту потрібно підняти вгору руки і потягнутися за ними тілом, випинаючи грудну клітку вперед, на видиху слід розслабитися і прийняти зручне положення.
Також існує ряд вправ, які виконуються з положення стоячи. Перші спроби стати на ноги повинні робитися під контролем медичного персоналу або родичів, які допоможуть утримувати рівновагу. Через 5 - 10 разів хворий може починати вставати без сторонньої допомоги, використовуючи для опори стілець, приліжкову тумбочку. Вправами для 2 і 3 дні після операції (робляться стоячи) є:
- привести кисті до плечей і зробити обертальні рухи вперед, потім назад;
- зробити кругові рухи тазом, тримаючи руки на поясі і не напружуючи м'язів преса;
- слід сісти на стілець і на вдиху розводити обабіч руки і ноги, на видиху зводити ноги, а руки класти на коліна.
При виконанні будь-якої з вправ пацієнту рекомендується надягати спеціальний бандаж або підтримуючий пояс. Пов'язка допоможе запобігти деформації післяопераційного шва. Крім вправ на 2 і 3 день пацієнту рекомендується ходити по палаті. Приступати до ходьби потрібно поступово, для початку використовуючи спинку ліжка або інші меблі в якості опори.
Вправи з 4 по 7 день після операції
Всі вправи цього періоду виконуються стоячи з розставленими на ширину плечима. Під час занять слід контролювати дихання, здійснюючи вдих у момент фізичного зусилля і видих при розслабленні. Вправами з 4 по 7 день є:
- кругові рухи руками (зігнуті в ліктях руки призводяться до плечей);
- руху торсом вправо-вліво (пензлі на поясі);
- обертання тазом по колу (пензлі на поясі);
- почергове згинання і розгинання ніг у колінах (долоні за головою);
- необхідно сідати на стілець і вставати з нього (руки на поясі).
Дієта після видалення апендиц Дієта в даному випадку переслідує 2 цілі. Перша - забезпечення максимально щадного впливу на відділи травного тракту. Друга - відновлення втрачених енергетичних і фізичних ресурсів після операції. Весь період відновлення пацієнта в медичній практиці ділиться на три етапи (перший, другий, третій). Кожен етап має окремі рекомендації щодо раціону та списку продуктів, які необхідно включати або виключати з меню.
Що їдять після видалення апендициту?
Перший етап триває з 1 по 7 день після проведення операції. Перші 12 годин пацієнту необхідно утримуватися від їжі та рясного пиття. У цей період губи змочують вологою серветкою, а в разі сильної спраги дозволяється випити 30 - 50 мілілітрів чистої води без газів. Протягом наступних 12 годин (за відсутності заборони з боку лікаря) хворому дають слабкий курячий бульйон або кисіль з несолодких фруктів. Наступного тижня годування людини, якій видалили апендикс, здійснюється за суворими правилами і відповідно до списку дозволених і недозволених продуктів. До продуктів, які можуть бути включені в меню на першому етапі, належать:
- крупи - рис, гречка, вівсянка;
- фрукти - яблука;
- овочі - гарбуз, кабачок, броколі, морква;
- м'ясо - курка, індичка;
- риба - хек, минтай, тріска.
Незважаючи на значні обмеження у виборі, раціон пацієнта повинен бути різноманітним. Так, щоденне меню має включати в себе всі види дозволених продуктів. Готувати їх і вживати в їжу необхідно відповідно до низки правил. Правилами харчування першого реабілітаційного періоду є:
- Перший прийом їжі в післяопераційний період дозволяється після першого випорожнення кишківника. Як правило, відбувається це на другу добу після операції. Для першої трапези оптимальним варіантом буде подрібнене до стану пюре куряче філе в кількості не більше 50 грам.
- Протягом 2 і 3 діб також дозволяється зварений на воді рис, кисіль з вівсяних пластівців, бульйони з нежирного курячого м'яса.
- Починаючи з 4 діб в меню починають поступово вводити дозволені фрукти та овочі для забезпечення організму харчовими волокнами (клітковиною). Вживати їх слід, попередньо відваривши або піддавши обробці в духовій шафі.
- Для заповнення дефіциту вуглеводів раціон з 4 по 7 добу доповнюється кашами з дозволених круп, які варять на воді. Каші повинні бути добре розвареними.
- У невеликих кількостях (не більше 50 грам на добу) слід вживати відварене м'ясо і рибу. Ці продукти заповнять брак білка в організмі.
- Вся їжа, вживана пацієнтом у перший період реабілітації, повинна бути у вигляді пасти. Для цього вже готові продукти подрібнюють за допомогою блендера або м'ясорубки.
- Температура їжі повинна бути середньою, оскільки занадто гаряча або холодна їжа може викликати роздратування відділів шлунково-кишкового тракту.
- Всі страви готуються без солі, перцю та інших спецій.
- Їсти хворому слід через кожні 2 - 3 години. Обсяг продуктів для однієї трапези повинен вміщатися в долоні, складеній ковшиком (приблизно 100 грам).
- Обов'язковою умовою післяопераційної дієти є вживання рідини в достатній кількості. Загальний добовий обсяг рідини повинен бути не менше 1,5 літра. Заповнювати рекомендовану норму необхідно бульйонами і чистою негазованою водою. Чиста вода випивається за півгодини до їжі або через півтори години після трапези.
Заборонені продукти Для попередження запальних процесів і з метою забезпечення щадного впливу на шлунково-кишковий тракт у перші сім днів після оперативного втручання слід утримуватися від будь-якої кислої, солоної, солодкої їжі. З цією ж метою виключаються міцні наваристі бульйони, копчені, в'ялені, смажені або запечені до корочки продукти. Не можна вживати продукцію, яка може призвести до підвищеного газоутворення (будь-які бобові культури, молоко і будь-які продукти з нього, білокачанна капуста). Також слід виключити борошняні вироби будь-якого типу, оскільки вони ведуть до запорів. Соуси типу майонезу, кетчупу, гірчиці виключаються. Під суворою забороною знаходиться алкоголь і будь-які газовані напої. Також до заборонених продуктів відноситься будь-які харчові товари, які не входять до списку дозволених.
Харчування після видалення апендициту на другому етапі реабілітації
Другий етап триває з 7 по 14 день і характеризується наростанням активності всіх систем організму. Тому список дозволених продуктів доповнюється деякими позиціями і відповідно, змінюється перелік заборонених страв. Дозволені продукти і правила другого етапу Починаючи з 7 дня необхідно поступово збільшувати добовий обсяг рідини, щоб до фіналу другого етапу він дійшов до двох літрів. При цьому заповнювати норму можна вже не тільки чистою водою, а й деякими напоями. Поступово, спостерігаючи за реакцією організму, в раціон вводиться слабкий чорний або зелений чай, відвари ромашки і шипшини. Також допускається не більше 150 мілілітрів в день соків з овочів і фруктів. Під соками маються на увазі самостійно приготовані напої за допомогою соковижималки. У промислових соках міститься велика кількість цукру і консервантів, які не дозволені в даний період. Фреші (свіжовижатий сік) можна готувати з гарбуза, моркви, яблук, селера. Основний раціон другого реабілітаційного періоду будується на правилах першого етапу з деякими доповненнями. Доповненнями до раціону другого етапу є:
- Обсяг разової порції поступово збільшують до 150 грамів.
- Акцент у щоденному меню робиться на овочі, яких має бути не менше 300 грам. Перевагу слід віддавати моркві, кабачкам і гарбузу, оскільки вони перешкоджають запорам.
- Список дозволених овочів і фруктів доповнюється картоплею, персиками. Вживати їх слід не більше 100 грам на день у відвареному вигляді. Ближче до кінця другого періоду в раціон вводиться буряк. Будь-які овочі вживаються не натощак, а після каші або м'ясної страви.
- До переліку м'ясних продуктів включають нежирну телятину. Крім бульйонів з м'яса готують парові котлети або суфле. Ці ж страви готують з нежирної риби.
- Поступово на другому етапі слід вводити деякі молочні продукти. Це може бути сир слабкої жирності, натуральний йогурт, несолодкі сиркові маси.
- За відсутності запорів дозволяється з'їдати в день по одному вареному яйцю. Також можна їсти омлети, приготовані на пару.
- До бульйонів і кашеобразних стравів додаються супи, зварені з овочів, круп, м'яса або риби.
При введенні нового продукту або при збільшенні порції необхідно спостерігати за станом хворого. Якщо у нього з'явилася блювота, діарея або запор, слід скасувати всі зміни раціону. До продуктів, які виключаються з меню на другому етапі, належать:
- хліб (білий, житній, відрубний);
- сухарі, сушіння, крекери;
- горох, чечевиця, квасоля;
- тверді сири, бринза, тофу (соєвий сир);
- молоко, кефір, ряжанка, вершки;
- соуси та заправки для салатів;
- м'ясо з великим вмістом жиру;
- будь-які ковбасні вироби навіть дієтичного типу;
- риба середньої та високої жирності;
- пельмені та інші напівфабрикати;
- піца, хот-доги, гамбургери;
- соління та маринади;
- кава, какао, шоколад;
- здобна випічка та інші кондитерські вироби;
- промислові соки, газовані напої;
- будь-який алкоголь.
Деякі фахівці рекомендують включати в меню на даному етапі підсушений хліб або сухарі. Дані продукти можуть бути внесені в раціон за відсутності у пацієнта запорів, які є частим явищем після видалення червонорідного відростка сліпої кишки.
Що можна їсти після апендициту на завершальному етапі?
Третій, завершальний етап, починається з 15 дня після операції і триває 3 - 4 тижні. За основу береться раціон другого етапу, який поступово розширюється шляхом додавання нових продуктів і страв. Також збільшується розмір порцій до 200 - 300 грам. Зміни, які вносять до меню на третьому етапі, є:
- До овочів додається листова зелень і листові салати (петрушка, кріп, айсберг, латук, руккола, шпинат). Також дозволені гриби (шампіньйони, опята, рудики), будь-яка капуста, огірки. Овочі, які допускають вживання в сирому вигляді, ближче до завершення третього етапу, можна не піддавати термічній обробці (крім капусти).
- Список фруктів доповнюється цитрусовими (обмежено), полуницею, малиною, чорницею, які можна вживати у свіжому вигляді. Дозволено сухофрукти (чорнослив, курага, інжир).
- До м'ясних продуктів приєднується пісна яловичина, кролик, індичка. У невеликих кількостях вживаються субпродукти - печінка, серце, мова. Субпродукти краще використовувати яловичі або курячі. З м'яса і субпродуктів готуються парові або відварені тефтелі, котлети. Також можна запікати цільні шматки м'яса, не допускаючи формування корочки. Крім натурального м'яса в меню можуть бути включені нежирні ковбасні вироби вареного типу (докторська ковбаса, курячі сосиски, варена шинка).
- Поступово в меню вводиться риба середньої жирності (ставрида, тунець, горбуша, оселедець, салака). З риби готуються стейки (запікаються на грилі або в духовій шафі), котлети або суфле. Також можна готувати рибний бульйон для вухи або інших перших страв.
- До дозволених молочних і кисломолочних продуктів додаються кефір, вершкове масло, знежирене молоко, плавлений сир, нежирна сметана, солодкі сирки.
- До крупів додається пшенична, пшонна і перлова крупа. Крім розварених каш на воді дозволені розсипчасті каші на молоці, заправлені вершковим маслом.
- До солодощів, які можуть вживатися на завершальному етапі, відноситься мед, мармелад, зефір. Також в якості десерту дозволені фруктові желе.
- З борошняних виробів дозволені макарони, несолодке сухе печиво, відрубний хліб у підсушеному вигляді.
- До супів, кашів і пюрованих стравах додаються салати з овочів, риби та м'яса. Для заправки салатів використовується олія, нежирна сметана або йогурт. З сиру, яєць, макаронів готуються різні запіканки.
Продукти, які слід обмежувати на останньому етапі Більшість продуктів, які входили до категорії заборонених на ранніх етапах, на завершальному періоді реабілітації переходять до групи тих, які необхідно вживати в обмеженій кількості. Включати в раціон їх можна в невеликих обсягах (не більше 30 - 50 грам) починаючи з 3 тижня. До продуктів, які слід вживати обмежено, відносяться:
- тверді сири, бринза;
- риба жирних сортів (лосось, скумбрія, палтус, кілька);
- білий хліб та інші вироби з пшеничного борошна;
- квасоля, горох та інші бобові;
- фрукти та овочі, які не були дозволені досі;
- молоко середньої та високої жирності, вершки;
- кава, шоколад, какао.
М'ясо з великим вмістом жиру, солодощі та алкоголь продовжують залишатися під забороною протягом усього третього етапу.
Спосіб життя після видалення апендиц Щоб звести до мінімуму негативні наслідки хірургічного втручання при апендициті, пацієнту необхідно дотримуватися низки рекомендацій. Правилами швидкого відновлення після апендициту є:
- догляд за швом;
- контроль температури;
- носіння бандажа;
- обмеження в спорті;
- відмова від підняття тяжкостей;
- відмова від сексу;
- нормалізація стільця;
- повноцінний відпочинок.
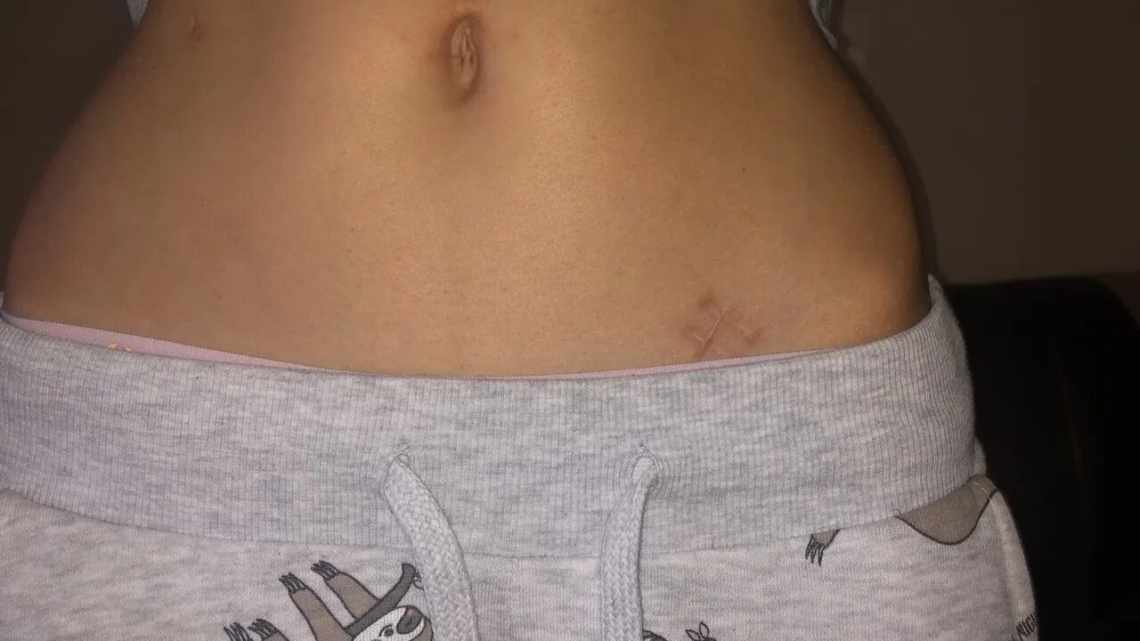
Догляд за швом після апендициту
Догляд за швом спрямований на запобігання можливих ускладнень і прискорення процесу регенерації пошкоджених тканин. Заходами для догляду за швом є:
- перев'язки;
- обробка антисептиками;
- контроль можливих ускладнень.
Перев'язки Якщо було проведено стандартну операцію, то перев'язку роблять раз на два дні. Після операцій з приводу апендициту з перитонітом у черевній порожнині пацієнта залишається дренаж. Тому в таких випадках перев'язки проводяться щодня. При видаленні апендициту відкритим методом передбачається 2 види швів - внутрішні і зовнішні. Зовнішні видаляються на 10 - 12 день після операції. Внутрішні шви виконуються зі спеціального хірургічного матеріалу, який розсмоктується через 2 місяці. До моменту зняття післяопераційних швів пацієнту не дозволяється приймати душ або інші водні процедури. Обробка антисептиками Після зняття швів на тілі часто залишається рубець, який не повністю покритий епітелієм. Рана - це «відкриті двері» для проникнення в організм різних інфекційних агентів. Тому, навіть після видалення післяопераційних швів, необхідно обробляти шкіру, пошкоджену під час операції, антисептичними розчинами. Обробка незагоєного рубця проводиться до того моменту, коли з його поверхні зникнуть всі корочки. Процедура проводиться після прийняття душу (ванна категорично заборонена протягом 2 - 3 тижнів після зняття швів). В якості антисептика може бути використана перекис водню (3 відсотки), рідина Кастеллані. Від застосування йоду, зеленки та інших розчинів, що фарбують тканини, рекомендується утримуватися, тому що пацієнт може не звернути уваги на запалення. Для прискорення регенерації також можна використовувати мазі або емульсії, які містять пантенол або лівомеколь. Етномедицина пропонує обробляти рану після операції олією обліпихи або розторопші. Контроль можливих ускладнень Частим ускладненням після видалення апендиксу є розбіжність швів. Виникнути це може через посилені фізичні навантаження, неправильний догляд або слабкий імунітет пацієнта. Крім розбіжності швів, може початися запальний процес в області шва через інфекцію, що проникла. Чим раніше буде проведено лікування, тим найменший негативний вплив на організм нададуть розвинені ускладнення. Тому пацієнту необхідно щодня оглядати рану і в разі виявлення будь-яких симптомів запалення або розбіжності швів слід звернутися до лікаря. Симптомами ускладнень після апендициту є:
- з рани з'являються кров'янисті та/або гнійні виділення;
- в області шва сформувалася припухлість;
- шкіра на рані почервоніла;
- больовий синдром у ділянці шва зберігається через 10 - 12 днів після операції.
Контроль температури після апендициту
Температура після видалення червонорідного відростка є поширеним явищем. У деяких випадках підвищення температури тіла є природною реакцією організму на хірургічне втручання. Тривалість цього явища і його особливості більшою мірою залежать від типу проведеної операції. Спровокувати високу температуру можуть і різні патологічні процеси, що є ускладненнями після операції. Тому пацієнту необхідно систематичні контролювати температуру тіла і в разі необхідності звертатися до лікаря. Температура після лапароскопії Видалення апендиксу методом лапароскопії проходить з мінімальними негативними наслідками для пацієнта. Після таких операцій температура підвищується рідко. Якщо це відбувається, вона коливається на рівні 37 градусів і проходить через 2 - 3 дні. Температура після повісної операції Видалення апендиксу відкритим методом, як і будь-яка інша порожня операція, є стресом для організму. Часто після таких операцій пацієнтів турбує підвищена температура, яка може досягати 37 - 38 градусів. Тривати ця фізіологічна реакція може від 3 до 5 днів. Потім температура починає поступово знижуватися і протягом декількох днів приходить в норму. Температура після гнійного апендициту При даному виді апендициту висока температура тіла у пацієнтів спостерігається ще до проведення операції. Видалення апендиксу та гнійного вмісту супроводжується високим ступенем пошкодження тканин і втратами крові. Тому найчастіше після операцій з приводу гнійного апендициту у пацієнта зберігається висока температура тіла, яка може досягати 38 - 39 градусів. Часто вона супроводжується підвищеним потовиділенням і ознобом. Якщо відновлення хворого відбувається без ускладнень, його стан приходить в норму через 3 - 5 днів. У ряді випадків після флегмонозного апендициту у пацієнта зберігається субфебрильна температура (37 градусів) до 10 днів. Якщо пацієнту після операції встановлюють дренаж, то в більшості випадків імунна система реагує на це підвищенням температури. У таких випадках нормалізація температури тіла відбувається після видалення дренажу. Коли необхідно звертатися до лікаря? Звертатися до лікаря через підвищену температуру слід в тому випадку, якщо вона триває більше 10 днів (незалежно від типу перенесеної операції). Не слід самостійно намагатися усунути цю проблему за допомогою жарознижувальних препаратів. Температура, що зберігається такий тривалий час, навіть за відсутності інших симптомів у більшості випадків є ознакою інфекції. Тому необхідно усувати основну причину, а не її наслідок, що може зробити тільки лікар. Іншим випадком, в якому слід звернутися до лікаря, є різке підвищення температури через кілька днів після операції. Так, температура підвищується до 37 - 38 градусів на 5 - 7 добу після операції в разі гнійного запалення. Одночасно з цим в області шва формуються ущільнення. Коли температура підвищується на 8 - 10 день і досягає 38 - 40 градусів, велика ймовірність абсцесу черевної порожнини. При цьому пацієнта турбують сильні болі в животі, озноб.
Носіння бандажа після апендициту
Після операції пацієнтам рекомендується носити бандаж (щільну пов'язку). Особливо актуальна ця порада людям, які страждають зайвою вагою. Бандаж забезпечує цілісність післяопераційних швів і допомагає запобігти спайкам, грижі та іншим ускладненням. Крім того, носіння пов'язки дозволяє зменшити больові відчуття, подразнення і розтяжки на шкірі. Різновиди бандажів Найпоширенішою моделлю бандажа є широкий пояс зі щільного матеріалу, який обертається навколо талії. Такий вид бандажа є оптимальним варіантом, оскільки він охоплює найбільшу частину живота, знімаючи при цьому навантаження зі спини і черевної порожнини. Крім поясних моделей існують також бандажі у формі трусів із завищеною талією. Також є бандажі у вигляді еластичних шортиків з високим поясом. Моделі у вигляді трусів або шортиків більш зручні для шкарпетки в холодну пору року. Крім форми, бандаж також може розрізнятися матеріалом, з якого він виготовляється. Оптимальним вибором є пов'язки з бавовни з додаванням синтетичних волокон. Такі бандажі щільно прилягають до тіла, але при цьому дозволяють шкірі дихати, не пережимають і не здавлюють внутрішні органи. Також існують бандажі з прогумованої тканини, які відрізняються жорсткістю і рекомендовані хворим з ожирінням. Фіксується бандаж за допомогою липучок, шнурівки або зав'язки. При покупці рекомендується приміряти виріб, для того щоб переконатися, що він якісно лягає по фігурі, а фіксуючі елементи не дратують шкіру і область шва. Правила шкарпетки бандажа Бандаж, незалежно від моделі і матеріалу, з якого він виготовлений, не призначений для постійної шкарпетки. Період, протягом якого його необхідно носити, залежить від характеру проведеної операції та загального стану пацієнта. У середньому, після видалення апендициту, бандаж носять 2 - 3 тижні. Відразу після операції виріб носиться вдень і знімається тільки перед сном. У період реабілітації хворому необхідно надягати пов'язку тільки тоді, коли він зайнятий роботою по дому або іншими видами фізичної активності.
Відмова від підняття тяжкостей після апендициту
Відразу після видалення апендициту і протягом наступних 2 - 3 місяців хворому не можна піднімати предмети, вага яких перевищує 3 кілограми. Якщо проводилася стандартна (без ускладнень) операція і відсутні будь-які ускладнення, то через зазначений термін обмеження скасовується. Після ускладнених операцій (апендицит з перитонітом) обмеження на підняття тяжкостей продовжується ще на кілька місяців, протягом яких хворому не можна піднімати тяжкості, вага яких перевищує 5 кілограмів. Дотримуватися таких же рекомендацій необхідно тим хворим, у яких важко заживав післяопераційний шов або були якісь ускладнення. Надалі, протягом півроку всім пацієнтам слід утримуватися від підняття тяжкостей, вага яких перевищує 10 кілограмів. Слід зазначити, що постійно дотримуватися рекомендацій щодо відмови від підняття тяжкостей вдається не всім пацієнтам. Часто людина не може візуально визначити, скільки важить її
