При захворюваннях шлунка, зокрема при виразці, дуже ефективно використання прополісу у вигляді олії та спиртової настоянки. Прополіс створює на поверхні пошкодженої слизової тонкий лікувальний шар, який знімає запалення. Також прополіс регулює кислотність середовища, знімає спазми, регулює виплеск жовчі, допомагає загоєнню виразки. Щоб зробити спиртовою настій слід взяти десять грамів витовченого прополісу, додати сто мілілітрів сімдесятивідсоткового спирту і перемішувати протягом півгодини. Після чого витримують 3 доби, перемішують і витримують дві години в холодильнику, пропускають через шар фільтрувального паперу. Щоб зробити олію з прополісом слід взяти десять грамів розмолотого прополісу, додати сто грамів розтопленого вершкового масла. Продукт витримують на водяній лазні протягом п'яти - десяти хвилин, пропускають через марлю. Не можна допускати кипіння олії. Вживати слід по п'ятнадцять - тридцять крапель спиртового розчину, змішаних з молоком, водою або новокаїном. Вживати тричі на добу за годину - півтори до трапези. Тривалість терапії становить три тижні. Якщо потрібно, через сім - чотирнадцять днів можна провести ще один курс лікування. Не слід перевищувати дозування, оскільки в такому випадку ймовірне погіршення апетиту, слабкість, пригніченість, лейкоцитоз. Прополісну олію вживають орально за чайною ложкою, змішаною з теплим молоком вранці, в обід і ввечері за годину - півтори до трапези. Тривалість терапії три тижні. Не використовують масло прополісне при недугах печінки. Терапія виразки шлунка і гастриту за допомогою прополісу дозволяє вже через 4 - 5 діб частково позбутися болю, а через десять - дванадцять діб і зовсім про неї забути. При лікуванні прополісом хронічного гастриту, хворі відзначають швидке позбавлення від болю та випалювання, появу тяги до їжі. Перед початком лікування слід перевірити індивідуальну реакцію на прополіс. Для цього слід відвідати консультацію алерголога або апітерапевта. При підозрі на алергію можна починати терапію з п'ятивідсоткової спиртової настоянки, поступово переходячи на більш ефективну двадцятипроцентну. До того ж, двадцятипроцентна настоянка нерідко провокує загострення болів у животі в перші дні лікування. Вживати можна по вісім - десять крапель двадцятипроцентної настоянки перед трапезою тричі на добу протягом двадцяти діб. Якщо при виразці дуже сильні болі, слід взяти одну чайну ложку десяти - двадцятипроцентної настоянки прополісу і додати п'ятдесят мілілітрів 0,25-відсоткового новокаїну (злегка підігріти), вживати за півтори години до трапези тричі на добу протягом місяця - двох.

Розлад шлунка, діарея або пронос - порушення травлення, небезпечне безліччю неприємностей. Понос не можна розглядати як звичайну незручність. При поносі і якість калових мас змінюється: вони стають водянистими. У тому випадку, якщо дефекації частіше звичайного, але фекалії досить щільні, такий стан не можна назвати розладом шлунка. Подібне явище буває при посиленій роботі щитовидної залози, коли обмінні процеси прискорюються, зачіпаючи і функції кишечника. Посилена робота щитоподібної залози називається гіпертиреозом і це досить небезпечне нездужання, з яким слід боротися під керівництвом лікаря. Іноді почастішання стільця пов'язане зі збільшенням обсягів одержуваної їжі. Розладом шлунка іменується стан, при якому дефекація здійснюється три або більше разів на добу при цьому калові маси рідкі, іноді з домішкою сер. Якщо ж дефекація рідкими масами сталася тільки один раз, то таке явище можна назвати «ведмежою хворобою». Воно буває від сильного емоційного перенапруження і викликається особливим ритмом роботи нервової системи. Якщо розлад шлунка не проходить довше чотирьох діб або комбінується з такими явищами як: гострі болі в епігастрії, посилене газоутворення, збільшення температури тіла, блювота, схуднення і відраза до їжі, присутність сум або навіть крові в калових масах, а також чорний колір фекалій, потрібно терміново викликати доктора. Небезпека поноса у зневодненні, якому піддається організм. Найбільш схильні до нього малюки та особи похилого віку. Розлад шлунка може спричинити такі фактори: 1. Патогенні мікроорганізми. Захворювання викликається неякісною зараженою мікробами водою або їжею. Понос провокується отрутою, що виділяються хвороботворними мікробами. 2. Алергічна реакція на продукти харчування. 3. Медикаментозні засоби. Дуже часто провокують пронос антибіотики, а також ряд антацидних засобів, що використовуються від випалювання, що включають магній, а також, звичайно ж, слабкі. 4. Дуже велика кількість спиртної або кави. Під час поноса головне для пацієнта - це не допустити зневоднення. Оскільки у воді для пиття не присутня достатня кількість мінералів, які вимиваються з організму разом з рідкими каловими масами, слід пити мінералку або навіть бульйон. Якщо пронос не проходить довше чотирнадцяти діб, він вже є хронічним станом. Дане захворювання має контролюватися лікарями, так як необхідно виявити фактор, що викликав пронос. Також потрібно запобігти погіршенню стану хворого. Хронічні поноси викликаються нестачею травних речовин в організмі, цукровим діабетом, алергією на продукти, запаленням кишечника, гіпертиреозом. Найчастіше хронічний пронос викликається неусвояємістю в організмі молочних продуктів. У людей зрілого віку це порушення розвивається при поїданні молока або виробів з нього. Пов'язано це з віковими змінами в травній системі. До тих пір, поки невідомий фактор, що викликав пронос, потрібно тимчасово відмовитися від молока, кави, а також жирної їжі. Без страху можна включати в раціон варений рис, сухарики, банани, тушковані яблука. У тому випадку, якщо пронос спровокований хвороботворними мікробами, його слід усувати за допомогою антибіотиків або противірусних засобів. Прописувати ці кошти повинен тільки фахівець. Не слід використовувати препарати, що зупиняють діарею, оскільки вони впливають не на причину виникнення діареї, а лише на слідство. У зв'язку з цим, фахівці зазвичай намагаються уникати подібних препаратів. Хоча більшість факторів, що викликають пронос, непідвладні нам, деякі з них можна усунути, наприклад, дотримуючись особистої гігієни, ретельно підбираючи собі їжу і ведучи здоровий спосіб життя. Якщо ж спостерігаються то запори, то діареї, це симптом хронічної недуги товстого кишечника, який лікувати слід тільки під контролем фахівця.
Першою допомогою при аліментарній або хімічній інтоксикації є промивання шлунка. Цю ж процедуру здійснюють і при отруєнні медикаментозними засобами, і спиртним. Якщо промивання здійснюють професіонали з невідкладної допомоги, то його проводять за допомогою зонда і гуртка Есмарха. Можна проводити його і за допомогою ємності з водою і вирви. Промивання за допомогою зонда може провести тільки кваліфікований фахівець, так як введення зонда - це складний процес. Цей метод очищення шлунка досить дієвий, проте самостійно його виконати неможливо. Якщо існує небезпека для життя потерпілого, слід негайно викликати невідкладність. Але до приїзду лікарів можна самостійно очистити шлунок. Якщо ж отруєння не надто важко, цілком реально впоратися з ситуацією без професійної допомоги. Для цього слід дуже грамотно промити шлунок потерпілого, застосовуючи прості доступні способи. Так, при інтоксикації досить ефективний спосіб, іменований «ресторанним». Однак і в тому випадку, коли пацієнту стало легше, бажано відвідати консультацію гастроентеролога, адже навіть легкі аліментарні інтоксикації іноді викликають віддалені ускладнення. При появі перших симптомів нездужання слід нагнутися вперед, вказівний і середній палець витягнути і натиснути ними на корінь мови. Ця маніпуляція провокує блювотний рефлекс, який викличе блювоту і очищення шлунка. Дуже добре, якщо до штучної блювоти пацієнт вживе велику кількість звичайної питної води. Для кращого очищення слід виконати маніпуляцію два - три рази. Для промивання слід зробити розчин питної соди в чистій воді в пропорції: одна столова ложка соди на один літр води. Потрібно простежити за тим, щоб всі крупинки соди розчинилися, а також за тим, щоб вода очистилася від вуглекислоти. Для промивання потрібно три - чотири літри розчину, адже шлунок пацієнта повинен наповнюватися ним не один раз. Слід враховувати, що найвищий обсяг шлунка у зрілих чоловіків, у представниць слабкої статі він трохи менше і у діток найменший. По можливості пацієнт повинен вжити якомога більше розчину. Пити слід з великої ємності, без перепочинку. За малий проміжок часу слід спробувати вжити максимальну кількість розчину. Найчастіше за перший прийом виходить випити приблизно один або півтора літра. Потрібно постаратися і випити якомога більше. Пацієнту повинно здаватися, що він ось-ось лопне. При цьому шлунок сповнений розчину, його стінки трохи розтягнуті, що дає можливість промити навіть складки органу. Після того, як вся можлива кількість рідини випита, слід нахилитися над раковиною або унітазом, натиснути одночасно на живіт і на основу мови, провокуючи блювоту. Деякі люди (або маленькі діти) не можуть самостійно спровокувати блювоту. Їм потрібно допомогти, взявши кінчик язика і потягнувши за нього або натиснувши на нього. Подібну маніпуляцію слід здійснювати до тих пір, поки рідина, яка виривається, не буде прозорою. У тому випадку, якщо між вживанням отруйного агента і промиванням тривалий проміжок часу - слід промити кишечник за допомогою клізми. Потрібно зробити кілька клізм з проміжком в кілька годин.
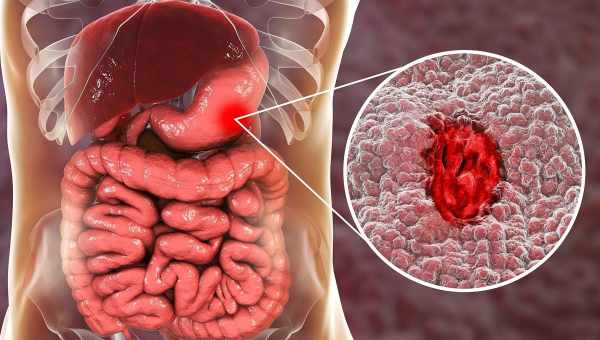
Ерозія - це порушення цілісності слизової оболонки шлунка, яке зачіпає тільки верхні шари, не змінюючи стан м'язового шару. Після загоєння ерозії на стінці шлунка не залишається шрамів. Причини виникнення ерозії, а також механізми її розвитку поки не дуже добре відомі вченим. Досить часто ерозія утворюється на тлі зараження крові, опіку, шокового стану, а також після хірургічних втручань. Розвиток ерозії також може бути наслідком вживання низки медикаментозних засобів (ібупрофену, аспірину, кортикостероїдних препаратів). Ерозії антрального відділу шлунка вказують на ймовірність розвитку в подальшому виразки. Дуже часто ерозія поєднується з новоутворенням товстого кишечника, хворобами серця і судин, дихальної системи, печінки. Таким чином, ерозії є відповіддю слизової оболонки шлунка на різноманітні шкідливі фактори. Для появи ерозії необхідна наявність ішемії слизової і зміна її проникливості. Є думка, що при збільшеному виробленні пепсину і соляної кислоти, а також при закиданні жовчі в стравохід, ймовірно розвиток хронічної ерозії. Ерозія - це маленька виразка на слизовій оболонці діаметром від одного до півтора сантиметрів, різних обрисів, що не зачіпає м'язовий шар. Може розвинутися як одна ерозія, так і кілька, причому, вражені можуть бути всі ділянки органу. Якщо в процес залучені всі відділи шлунка, захворювання іменується ерозивно-геморагічним гастритом. Ерозія може протікати в хронічній або в гострій формі. При цьому локалізація процесу різна. Якщо гострий процес зазвичай розташовується на тілі або дні, то хронічні, зазвичай, утворюються в антральному відділі. Ерозивно-геморагічний гастрит викликає ще й відшарування поверхневого шару слизовою, а також великі крововиливи. Симптоми ерозії поділяються на дві групи: язвенноподобну і геморагічну. При язвенноподібному синдромі пацієнт страждає від болю в області шлунка, який зазвичай спостерігається після їжі, а іноді і натощак, ізжоги, блювоти і відрижки. Ця форма захворювання характерна як для гострої, так і для хронічної форми. Геморагічний синдром спостерігається зазвичай при гострій формі або при ерозивно-геморагічному гастриті. Синдром характеризується наявністю кровотечі в шлунку, а також малокровом. Найчастіше захворювання ніяк не турбує пацієнта, а якщо ерозія є вторинною, можуть спостерігатися ознаки недугу, що спровокував ерозію. Основним способом виявлення ерозії є гастроскопія. Ендоскопічний огляд дає можливість виявити гострі ерозії, а також взяти частинки тканин на дослідження для виключення злоякісного новоутворення. Якщо в шлунку діагностовано ерозію, призначається загальне обстеження стану здоров'я пацієнта, щоб виявити первинну недугу (порушення функції печінки, новоутворення товстого кишечника). Терапія ерозії в цілому схожа з терапією виразки. Пацієнти обов'язково повинні дотримуватися лікувального харчування, певного режиму, вживати антациди, обволокуючі препарати, холінолітики і метронідазол, який прискорює зарощування ерозій. Також призначається нейролептик сульпірид і препарати, що переважають вироблення шлункового соку. Якщо ерозія характеризується геморагічним синдромом, терапія зазвичай проводиться в лікарні. Необхідні періодичні переливання крові, очищення плазми, а також внутрішньовенні ін'єкції та спеціальні промивання шлунка сольовим розчином. Якщо ці заходи виявляються недієвими, призначається діатермокоагуляція або лазерна фотокоагуляція пошкоджених судин. Якщо ж кровотеча рясна, у ряді випадків призначається навіть резекція шлунка. Лікування хронічної форми ерозії шлунка також полягає в діатермокоагуляції (якщо не допомагають консервативні методи), оскільки існує ймовірність утворення поліпів. Гостра форма ерозіїПоліпи шлунка Поліпи шлунка можуть мати досить різні обриси. Розрізняють поліпи на широкій підставі (сидячі) і на ніжці (стрільчасті). Вони можуть з'являтися як в одиничних екземплярах, так і множинні, іноді густо всіюючи всю внутрішню поверхню органу. Найчастіше стрільчасті поліпи виявляються на верхівках складок слизової, як би продовжуючи складку. Конфігурація поліпів переважає овальна і округла. Іноді зустрічаються у формі сосочків або грибків. Також бувають гроздья сосочкоподібних поліпів. Найбільш небезпечними з точки зору озлокачествлення є поліпи, що нагадують кольорову капусту. Поліпи можуть бути гладкими, зернистими, оксамитовими. Кольори поліпів можуть бути від сірого до помаранчевого і темно-червоного, що залежить від тканин, що становлять новоутворення. Якщо поліп складається здебільшого із залізистих клітин, то він більш м'який на дотик, а якщо з фіброзних клітин - більш пружний. Порушення стану травного тракту при поліпах може йти за трьома напрямками: рак шлунка, поліпи або поліпозний гастрит. Як поодинокі, так і групові поліпи по структурі своїй однакові. Основа поліпа - це залізисті клітини або гіпертрофовані клітини епітелію і сполучних волокон. Ніжка зазвичай формується з підслизового шару і слизової. Залізисті клітини поліпа нічим не відрізняються від здорових клітин, а епітеліальні клітини трохи інші. А ось при відносній доброякісності залізисті клітини змінені. Крім цього, у відносно доброякісних поліпів значно варіює розмір, форма залоз. У деяких випадках аналіз на гістологію не може дати точної відповіді про злоякісність поліпа. А ось використання фіброендоскопів, що беруть тканину на біопсію значно збільшило можливість лікарів у виявленні характеру новоутворення. Нерідко до розвитку раку в шлунку присутні різноманітні болючі явища, такі як хронічні запалення, поліпи, інші процеси дистрофії та проліферації. При наявності даних захворювань важливо вчасно їх усунути, що дозволить запобігти озлокачествлению процесу. Існує три схеми комбінацій раку і поліпів. Перша комбінація - рак, який розвивається з непомітних оку поліпів, які являють собою спочатку дрібний вузлик, дуже схожий на доброякісну освіту. Приблизно десять відсотків усіх онкологічних захворювань шлунка розвиваються саме з таких непомітних поліпів. Друга категорія - це онкологічні захворювання, що розвиваються з поліпів, які можна побачити. Виявляються вони при рентгені. Така освіта розвивається дуже довго, причому тривалий час поліп є доброякісним. Є відомості, що навіть одна ворсинка поліпа може стати осередком розвитку раку в майбутньому. У зв'язку з цим, при наявності поліпів необхідно ретельно обстежити кожен з них. Операція з резекції шлунка, на жаль, далеко не завжди оберігає пацієнта від появи нових утворень. І третя категорія поліпів - це поліпозний рак. Становить вісім відсотків усіх онкологічних захворювань. Щоб виявити папіломатозні поліпи, у всіх випадках слід ретельно вивчити стан слизової шлунка за допомогою спеціальної лупи. Поліпи шлунка відносяться до вельми небезпечних захворювань, які в будь-який момент можуть почати озлокачуватися, при цьому, практично не виявляючи цього. Нездужання викликають не самі поліпи, а гастрит в атрофічній або гіпертрофічній формі, який є основою для формування поліпів. За даними практичної медицини поліп перероджується в рак зазвичай протягом одного - двох років. Якщо поліпи виявляються випадково при виконанні рентгену, але вони не провокують ніякі нездужання, якщо секреція шлунка не порушена, існує ймовірність досить тривалого доброякісного розвитку процесу. Однак при зменшенні кислотності можлива поява раку.Мікроскопічна ракова освіта, яка являє собою лише ніжку або головку поліпа, може пускати метастази на перших же стадіях розвитку. Існує кілька класифікацій поліпів за різними ознаками: з патогенетичних, етіологічних, клінічних, рентгенологічних та інших. Так, згідно з класифікацією Menetrier, існує два види поліпів: 1. Групові або одиночні утворення, що розвиваються на ніжці, знаходяться над слизовою оболонкою і звані поліпозними поліаденомами. 2. Групові, невипуклі, практично непомітні поліпи слизової, які по виду схожі на кольорову капусту. Найзручнішими є класифікації за клінічними ознаками, а також за морфологічними ознаками. Сьогодні при призначенні терапії лікарі ґрунтуються на результатах гістологічних досліджень, що виконуються за допомогою ендоскопічної техніки. Прояви поліпів різні при різному розташуванні, розмірі, чисельності, клітинному складі. При цьому також важливий і стан органів травлення, слизової. Найбільш поширеною ознакою при поліпах шлунка є болі. Зазвичай це гострі болі в епігастрії. У деяких випадках біль може віддавати в спину, частіше таке буває під час їжі або відразу після. Крім болів, пацієнти можуть скаржитися на відрижки, огиду до їжі, зловонії з порожнини рота, збої в дефекації, здуття живота, млявість. Найчастіше першими ознаками наявності поліпів є анемія і порушення роботи кишечника, поступово з'являються й інші симптоми захворювання. Блювота - це нехарактерний симптом для поліпів, набагато частіше спостерігається відрижка або нудота. Якщо ж досить великий поліп на ніжці знаходиться в області проходу зі шлунка в дванадцятипалу кишку, існує ймовірність перекривання клапана і утруднення моторних функцій. Промацати що-небудь при поліпах практично неможливо, так як розмір поліпів буває настільки малий, що навіть під час хірургічного втручання їх не виходить промацати крізь стінку шлунка. Пацієнт може втрачати вагу, бути млявим, пригніченим, погано спати, скаржитися на порушення координації та мігренеподібні болі. Іноді при появі запалення може збільшуватися температура тіла. найчастіше заживає за два - чотири тижні і лише за відсутності лікування переходять у хронічну форму.Хронічна форма захворювання викликає осередкову гіперплазію, в ряді випадків формування поліпів. Для попередження появи ерозії необхідно контролювати свій раціон, вести здоровий спосіб життя, не нервувати і відмовитися від згубних звичок. Після заліковування ерозії протягом трьох років пацієнт перебуває під особливим контролем у лікаря, оскільки існує ймовірність повернення захворювання.
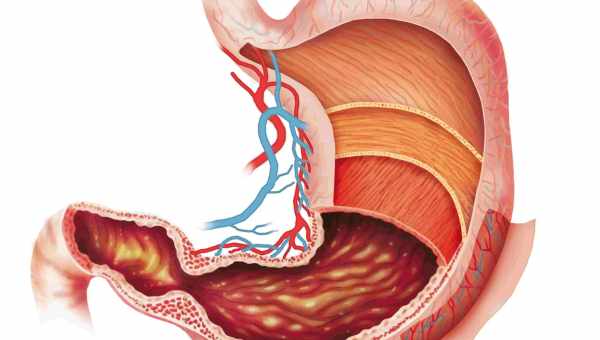
Досить частим порушенням є спазми в шлунку. При спазмах потужно скорочується гладка мускулатура органу, що викликає гострий біль. Спазми можуть не проходити досить довго. Спазми належать до категорії функціональних розладів. Ця категорія розладів відрізняється тим, що жодні найсучасніші діагностичні методи не дають пояснення причини розладу. Ці порушення можуть зачіпати і моторну функцію кишечника, а також вироблення шлункового соку залізами шлунка. Подібні явища часто спостерігаються у людей зрілого віку. Основними причинами появи спазмів є порушення в роботі нервової системи або метаболічних процесів. Крім спазму привратника (пилороспазму) до функціональних розладів шлунка відносять звичну блювоту, аерофагію, нерозгадану диспепсію. Крім нервово-емоційного перенапруження спазми можуть розвинутися при отруєнні, тривалому знаходженні в холодному середовищі, а також неграмотно складеному раціоні (харчування один або два рази на добу, обжорство або голодування, їжа без будь-якого графіка, а також поїдання великої кількості жирної, гострої, смаженої або кислої їжі). Також може спровокувати пилороспазм і зловживання спиртним, нікотином, а також міцною кавою або чаєм. Часто спазм шлунка поєднується з харчовою алергією. Також спровокувати спазми можуть впливу отруйних факторів навколишнього середовища, механічні впливи. Іноді спазм спостерігається у мандрівників при різкій зміні звичного складу раціону. Поява спазмів шлунка нерідко викликається збоями в роботі інших внутрішніх органів, наприклад, інших органів ЖКТ, судин або серця, збої метаболізму. Ряд медикаментозних засобів може викликати це порушення (глюкокортикоїди і протизапальні засоби). Але в переважній кількості випадків причиною спазмів шлунка все-таки є збої в роботі центральної нервової системи або неврози. Такі пацієнти схильні до нервозності, у них посилений потовиділ, часто змінюється настрій. Поява спазмів може бути пов'язана і з важкими емоційними перевантаженнями. Якщо людина має несильну нервову організацію, спазм шлунка може спостерігатися при кожній хвилюючій події. Тривалість спазмів може становити як години, так і лічені хвилини. Причому найчастіше вони з'являються натощак. Подібні напади часто поєднуються з позивами до блювоти, рясним потовиділом. У такій ситуації бажано лягти, зігнути ноги в колінах і притягнути їх до грудей. Хоча пацієнт може бути голодний, їсти він у цьому стані не може. Полегшити стан може трохи підігрітий напій і грілка. Якщо людина страждає пилороспазмом, через певний період часу після трапези пацієнт страждає від неприємних відчуттів в області шлунка, сильної блювоти. Часті напади можуть викликати схуднення, адже їжа погано перетравлюється і поживні речовини не засвоюються. При періодичних повтореннях спазмів необхідно відвідати консультацію гастроентеролога. Для попередження спазмів слід грамотно складати раціон, не перевтомлюватися і не переживати.
